Mon enfant souffre d’un lymphœdème
Bien qu’il soit rare chez l’enfant, et probablement sous-estimé, le lymphœdème pédiatrique peut apparaître dès le plus jeune âge(1).
Sa prévalence est estimée à 1/100 000 avant 20 ans(1). Le lymphœdème de l’enfant, primaire dans la plupart des cas, est dû généralement à une malformation constitutionnelle du système lymphatique (anomalies des ganglions, manque de vaisseaux lymphatiques, non fonctionnalité́ du réseau lymphatique...), provoquant une accumulation chronique de lymphe dans le tissu sous-cutané d’un ou plusieurs membres.
Le lymphœdème de l’enfant peut apparaître in utero (il peut être dépisté par une échographie fœtale), à la naissance, pendant les premières années de la vie et jusqu’à l’adolescence. Les garçons sont plus fréquemment atteints à la naissance, alors que les filles le sont à l’adolescence(2). Bien qu’un examen clinique suffise au diagnostic, la maladie est généralement confirmée par une lymphoscintigraphie(3). Celle-ci, réalisable dès les premiers mois de vie, apporte des informations sur le lymphœdème par rapport aux autres méthodes d'exploration(3) possibles (lympho-IRM(4), IRM(1), échographie(5),...)
Les différents lymphœdèmes pédiatriques
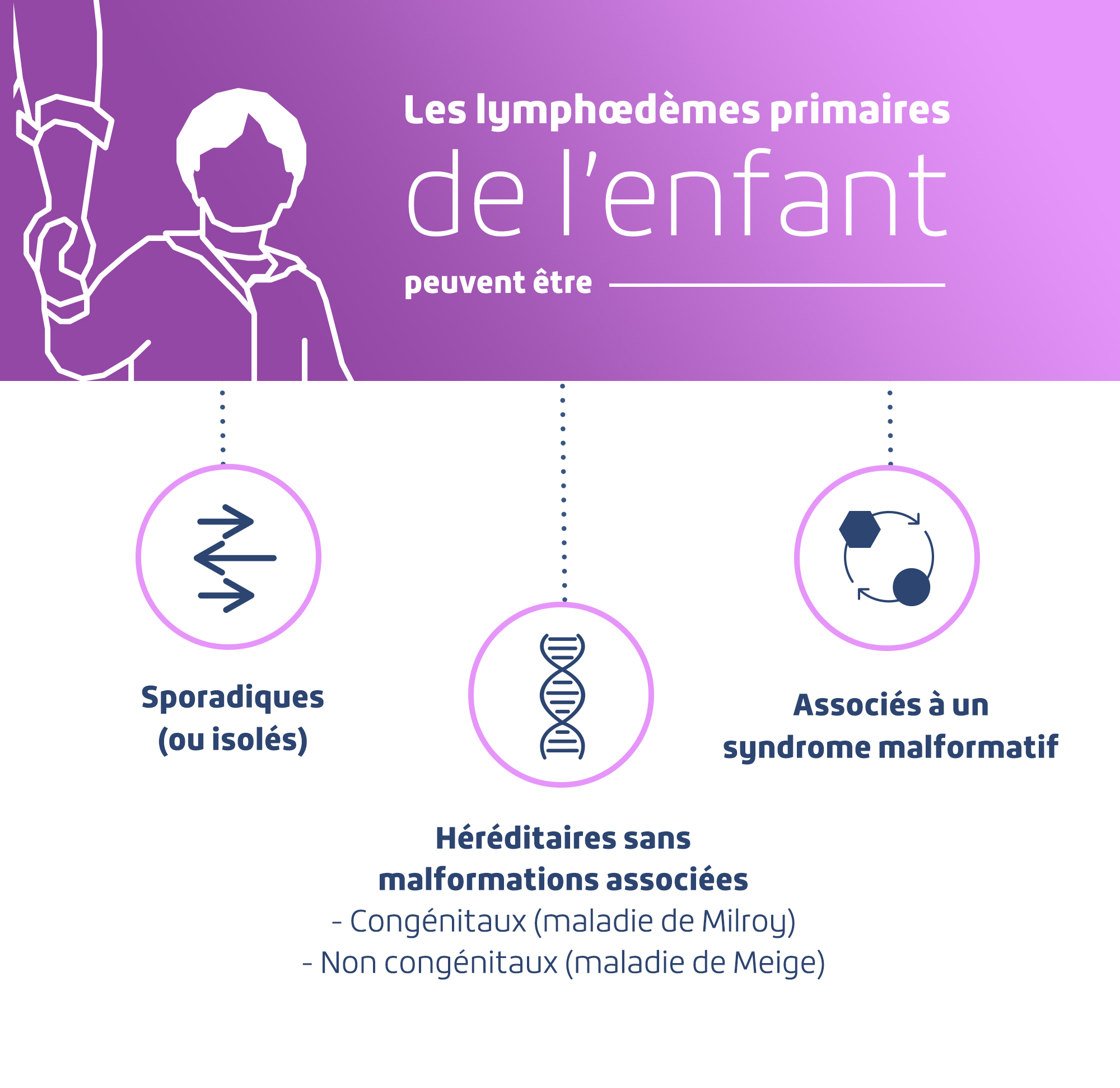
Comme chez l’adulte, les lymphœdèmes pédiatriques sont primaires ou, de façon moins fréquente, secondaires. Les lymphœdèmes primaires sont sporadiques (ou isolés), plus rarement héréditaires (dans 7% des cas)(6), congénitaux (maladie de Milroy) ou non (maladie de Meige), ou font partie de syndromes malformatifs génétiques plus complexes. « Chez l’enfant, le lymphœdème peut être accompagné par d’autres malformations, vasculaires et/ou d’organes, tels que les syndromes de Turner, de Klinefelter, de Noonan, de Klippel-Trénaunay, de Parkes-Weber, des ongles jaunes, trisomies 21, 13, 18,… », atteste le Dr Marlène Coupé(7), médecin vasculaire.
Dans les cas de lymphœdèmes primaires congénitaux, l’œdème lymphatique apparaît dès la naissance avec une phase d’amélioration possible vers l’âge de deux ans(6). On distingue la maladie de Milroy qui représenté environ 2% des lymphœdèmes primaires(6) et est limitée aux membres inférieurs(7).
La maladie de Meige est une forme héréditaire non congénitale. Le lymphœdème apparaît à la puberté et est parfois sévère. D’autres anomalies sont rarement associées (entropion, fente platine, œdème facial, épanchement séreux, œdème laryngé)(7).
Les symptômes
Le lymphœdème pédiatrique affecte rarement les membres supérieurs (4 %), les organes génitaux (11 %) et la face (2,5 %). Les membres inférieurs sont touchés dans 86% des cas avec une atteinte bilatérale dans 47 % des cas. Le lymphœdème peut également être généralisé aux quatre membres et à la face (7 %)(6).
Une hyperpigmentation, une augmentation des plis cutanés des orteils et de la base des orteils, des ongles recourbés poussant vers le haut, ou une double rangée de cils font partie des signes. L’œdème prédomine à l’avant pied et le signe de Stemmer, difficulté à pincer la peau de la face dorsale du 2ème orteil, est évocateur(7).
Le signe du godet peut également être visible avec une peau d’orange(7).
Les traitements
Le traitement repose à la fois sur la kinésithérapie par drainages lymphatiques manuels et sur les bandages. Les massages, d’une durée minimum de 20 minutes, sont réalisés une à quatre fois par semaine, en fonction de la sévérité du lymphœdème, de la disponibilité des parents et de l’accès à ces soins(1). Les bandages, destinés à réduire le volume du lymphœdème, sont un élément essentiel de la physiothérapie décongestive.
Chez l’enfant, un bas ou un manchon, fait sur mesure et de faible compression, est fabriqué et changé régulièrement, en cas d’usure ou en fonction de la croissance de l’enfant. Le dispositif peut être retiré la nuit et remis le matin. En fonction de l’âge et de la difficulté de l’enfant à l’accepter, il peut être appliqué le week-end seulement ou durant la semaine à l’exception du week-end, l’idéal étant d’aboutir à une utilisation quotidienne du dispositif(1). Il est important de commencer ces traitements très tôt, éventuellement après l’acquisition de la marche (à l’âge de deux ans par exemple, en cas de lymphœdème congénital). L’objectif est de limiter la gêne fonctionnelle, de réduire le volume du lymphœdème et de ralentir son évolution vers un stade de gravité supérieur(1).
Les précautions à prendre
Outre un retentissement fonctionnel et psychologique parfois important, l’érysipèle est la principale complication des lymphœdèmes pédiatriques(8).
Il convient de :
- surveiller et soigner l’apparition de mycoses principalement entre les orteils ; sécher très soigneusement le membre atteint de lymphœdème et les orteils après la toilette.
- éviter les sources potentielles de blessures même minimes (griffures, piqûres d’insectes, épines, objets pointus...) et désinfecter rapidement toute plaie(9). Des soins cutanés visant à prévenir les épisodes infectieux doivent donc être réalisés : désinfection de toute plaie, traitement d’une mycose interdigitale... D’autres précautions réduisent les risques d’apparition d’un nouvel œdème comme éviter les sources de chaleur et le surpoids(9).
Pour toute question, demandez conseil à votre médecin.
Sources documentaires
-
Blein M et al. Lymphœdème primaire de l’enfant. Annales de Dermatologie et de Vénéréologie, novembre 2012. Volume 139, n° 11 pages 744-750. Doi : 10.1016/j.annder.2012.06.043.
-
Schook C et al. Primary Lymphedema: Clinical Features and Management in 138 Pediatric Patients. Plastic and Reconstructive Surgery: June 2011 - Volume 127 - Issue 6 - p 2419-2431. Doi: 10.1097/PRS.0b013e318213a218.
-
Baulieu F et al. Intérêt de la lymphoscintigraphie dans l'exploration des lymphœdèmes de l'enfant. Journal des Maladies Vasculaires, décembre 2003. Vol 28, N° 5, pp. 269-276. Doi : JMV-12-2003-28-5-0398-0499-101019-ART5.
-
L. Arrivé. Nouvelle imagerie dans le lymphœdème : lympho-IRM pour quoi faire ?. JMV-Journal de Médecine Vasculaire, Elsevier, 2018, 43 (2), pp.109.https://doi.org/10.1016/j.jdmv.2017.12.079.
-
Vaillant L et Naouri M. Échographie cutanée haute résolution : diagnostic positif et différentiel des lymphœdèmes. Journal des Maladies Vasculaire, mars 2009. Volume 34, n° 2, pages 101-2147483648. Doi : 10.1016/j.jmv.2008.12.070.
-
Quéré I et al. Le lymphœdème de l’enfant et de l’adulte jeune : présentation clinique chez 82 enfants et adultes jeunes. Journal des Maladies Vasculaires, septembre 2010. Volume 35, n° 5, pages 311-312 Doi : 10.1016/j.jmv.2010.07.058.
-
Watt H et coll. : Paediatric lymphoedema: a retrospective chart review of 86 cases. J Pediatr Child Health., 2017; 53: 38-42. https://doi.org/10.1111/jpc.13305.
-
Vignes S et al. Les lymphœdèmes primaires de l’enfant. Archives de Pédiatrie, août 2017.Volume 24, Issue 8, pages 766-776. https://doi.org/10.1016/j.arcped.2017.05.002.
-
Le lymphœdème primaire. Encyclopédie Orphanet Grand Public. Disponible en ligne.